林軒任醫師(以下簡稱林):繼上次跟韋成主任聊到他的親身經歷,其實獲得很大的迴響,我身邊或醫院有些朋友雖然知道韋成主任之前住院的狀況,但知道細節的人不多,可以聽到一個同時身為醫師跟病人的心路歷程,真的很不容易,所以也越來越多人敲碗,想聽聽陳主任的續集。想了解陳主秘可以從這邊點擊
假如還沒聽過上集的聽眾,先幫大家複習一下,陳主任幾年前呼吸困難,發現低血氧去急診,在第66集有分享身為胸腔科醫師怎麼看待呼吸跟喘這件事,以及當時的心路歷程。這一集其實是邀請韋成主任繼續分享,呼吸困難低血氧被送去急診後狀況,跟後續的情況。
上次我們聊到你發現自己低血氧,就跑去急診,那去急診後發生什麼事情呢?
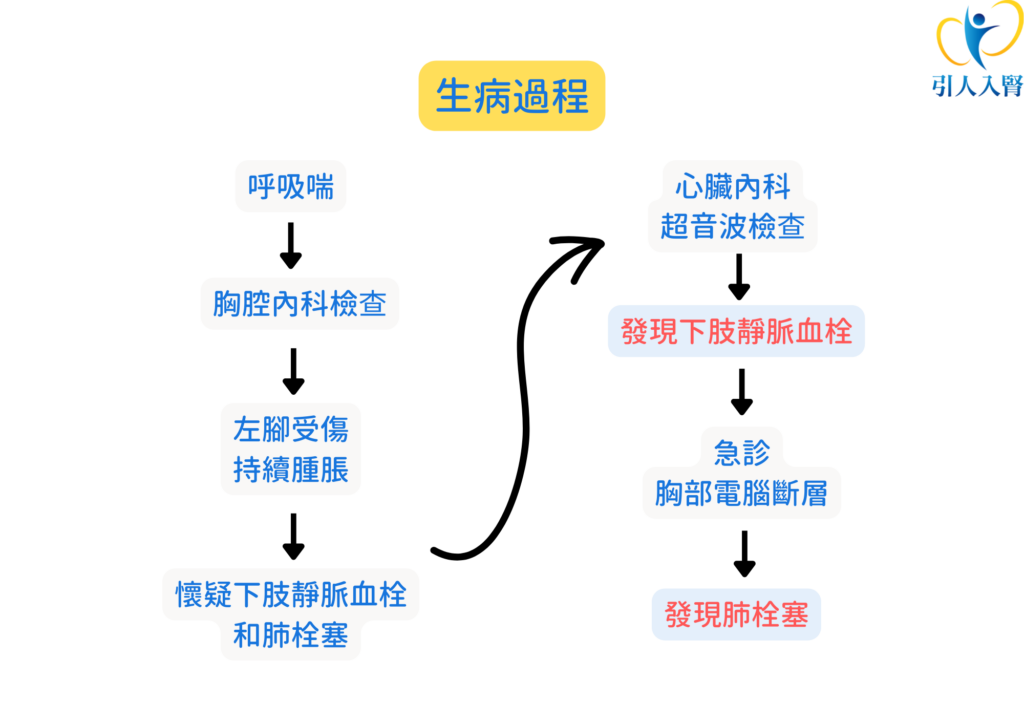
陳韋成醫師(以下簡稱陳):那時候其實主要是很喘,呼吸非常喘促,一開始檢查血氧是還好,就主觀上覺得喘、吸不到氣,心跳也比較快。但一系列X光或是心電圖檢查,大致上都正常,心電圖就是看到一個很常見竇性的心搏過快。其實我禮拜一不舒服,在一系列檢查過程中,喘已經好一點了。
林:所以一開始喘,去急診後就回來,檢查正常就回家了嗎?
陳:其實一開始喘,是覺得不舒服,但其實還算是在門診的階段,在胸腔科系列檢查完,換成去心臟科,甚至後來覺得呼吸上有慢慢改善。其實我一開始是左腳受傷,就持續腫脹不舒服,而腫脹是一直存在,那個週的週末,覺得腳怎麼還一直腫,然後再回來想為什麼喘,所以才考慮會不會是下肢靜脈血栓跟肺栓塞的問題。
林:所以一開始你的喘,是專注於喘,但是像X光或心電圖檢查,都是沒問題,直到後來腳腫脹,你才把這兩個疾病連在一起嗎?
陳:是的。

林:很多聽眾可能不知道什麼叫做下肢靜脈栓塞跟肺栓塞,可以請陳主任幫我們介紹一下這兩個疾病的症狀嗎?
陳:究竟下肢靜脈栓塞和肺栓塞,這兩個天南地北的疾病為何會連在一起呢?我們所謂的肺栓塞,是從心臟的右邊,把血打到肺部,血液會再從肺部回到左心。可是從右邊的心臟打到肺部這個過程,如果肺動脈有血塊塞住,那就是所謂的肺栓塞。
但是血栓從哪裡來呢?一般人的血栓可能是以下半身為主,下肢靜脈出現腫痛、走路不方便,或等等原因,導致下肢有血栓。在某一個過程中,血栓脫落原本產生的位置,順著血液漂,從下半身慢慢順著血液迴流,經過肺部,並進到肺的微血管,微血管跟變細的過程中,血栓就塞住了。
回來到我的部分,我的腳腫跟肺栓塞大家應該可以想像出來,腳腫會不會其實腳就可能有血栓塞住,在這過程中漂出去,漂到肺部,當時我原本的心臟科醫師是張詩聖主秘,跟他說明我後來的狀況,他也覺得有可能,便幫我轉介給心導管方面的專家盧炯睿醫師。盧醫師做的第一件事情還是做下肢的超音波,看到底腳的腫脹會不會是血栓造成。果不其然,從小腿往上到膝蓋後面的膕窩,一直到大腿,整個都是血栓,而且血流不通,所以此時確定是下肢靜脈的血栓,才會去急診進步做胸部的電腦斷層,確認血栓已經漂到肺,導致肺栓塞。
林:當你一開始發現下肢靜脈腫脹,甚至有低血氧的症狀,當時有想到可能是肺栓塞嗎?還是從頭到尾都不曾想過呢?
陳:肺栓塞在我們醫師的心中,其實都有鑑別診斷,但它通常不是我們的第一項,因為肺栓塞要先產生血栓,必須有一個原因。下肢靜脈的血栓,好發於不良於行的病人,譬如因為骨折或身體其他疾病,導致長期臥床。因為大家看我每天走來走去,一個在活動的人,怎麼會有血栓?所以一般的診斷會從它的風險因子來看,像是不容易動、受傷、有一些凝血的異常。
所以後來評估為什麼會有下肢血栓,可能跟我當時膝蓋受傷以後,有拉扯到那邊的血管,導致血管受傷,可能局部的血栓是從那裡開始產生,所以在我這樣的狀況,肺栓塞並不是一開始容易想到的鑑別診斷。
林:所以大家可以知道,很多人碰到疾病,都會上網google,譬如腳腫就會看到100個診斷,呼吸喘看到100個診斷,有些人的想法很簡單,就是Google 100個診斷跟喘的100個診斷搭在一起,有交集的就是有問題的地方,但實際上診斷並不是這麼簡單。
陳主任是否可以跟我們分享,假如時間從頭來過,你會選擇怎麼做呢?
陳:這裡面的關鍵,其實是關於疾病的過程,是不是有正確的邏輯。一開始我們從喘去想,很單純覺得喘是個常見的問題,但後來把腳腫這件事情和喘連接在一起,就會符合下肢血栓到肺栓塞的過程。後面搭配兩位醫師專業的判斷,跟用一個沒有侵入性的超音波,很快就確認疾病,而不是那麼容易的檢查,後續才來做。所以這過程最重要是病史,有時候或許我們覺得這不重要、不相關,但也許對醫生來講,它裡面有關鍵的契機,所以明確說明我們的情況,並由醫師安排一系列的檢查,或許是診斷肺栓塞的契機。
林:陳主任當時被轉到急診做電腦斷層,發現血栓已經嚴重阻塞肺動脈,導致肺栓塞,當時你被告知這件事情,心裡的想法是怎麼樣?
陳:因為會喘而有栓塞,我也覺得是有可能,但因為我那時候30幾歲,覺得我應該不太會得到這個病,所以某種程度還是有一點點震撼,覺得:「欸,我怎麼會得到這麼厲害的一個肺栓塞?30幾歲的人應該就是感冒、感冒,還是感冒吧?!」所以就算我自己知道這個疾病目前的診斷,但還是有一點點衝擊。當下的感覺是接下來有些常見的治療,或許經歷這些治療,我就可以回家吧?這是早期在急診,接著到加護病房的心情。
林:可以幫我們介紹肺栓塞預期的療程大概有哪些呢?
陳:栓塞就是有血栓,一開始的目標就是移除血栓,從醫療人員的角度來看,通常會看是不是嚴重的肺栓塞,因為嚴重的肺栓塞剛剛有講,新的血要打到肺,這條路整個塞住,第一個是有的人會嚴重缺氧,呼吸衰竭,第二個是血如果完全塞住,會導致阻塞性的休克,會血壓、心跳不穩,甚至心跳停止。在現今的治療上,內科部分心臟內科可以用一些血栓溶解的技術跟藥物處理,不然就是找外科。那我本身當時是沒那麼嚴重,不過因為有喘促的問題,所以傳統的藥物治療,可能用靜脈的藥物,所以前期會用連續4D的我們叫肝素,用抽血來檢測它的濃度。
後面我也曾經換成早晚打針的靜脈抗凝血藥物,直到現在還有一些口服的藥物,所以針對肺栓塞的治療,先挑出最嚴重的,可能要做進階的治療,其實大概就是口服藥或是針劑。我有一個比較特殊的,就是用EKOS超音波震碎血栓導管治療,幫助改善症狀。
林:講到EKOS治療,之後會請心臟專科盧炯睿醫師來跟大家聊聊,因為這個治療在我住院醫師時代才開始使用,想不到也用在自己的同事身上。
陳:對呀,我也沒有想到居然會用在我身上。原則上我覺得治療肺栓塞的過程中,首先要避免血栓再產生,所以一般的肝素或者是針劑藥物,大概是避免症狀變差,但是血栓要怎麼消掉,必須靠自己抗凝血的方式。
如果用到更進階溶栓的技術,聽起來應該很好啊,可是過去遇到的問題,就是增加出血的風險。我們醫院的心臟內科盧醫師就是這方面的專家,他們可以用震盪式的超音波及導管,同時讓溶栓的藥物在血塊之內,減少散佈到全身的機會,也減少出血的風險。
林:當時從急診送到加護病房,心裡在想什麼呢?
陳:可以分享一下我在加護病房的歷程,以及跟不同人接觸的一些感觸。前段大概就是像前面所說,「哎呀,我怎麼會得到肺栓塞?」那接下來會受到哪位醫師的照顧、我什麼時候有病床、要如何去治療,前面想的大概是這些。第一周知道會由盧醫師處理肺栓塞,打藥監測加上放EKOS,第二個照顧我的主治醫師是我最敬仰的梁信杰主任,我很放心把自己交給他,因為他會關心我的整個變化。
中間出現一些轉折,大概可以分幾個部分,第一個是住院的不方便,其實在住院期間,醫師同仁會來關心你的狀況,照顧你的醫師、護理師也會來關心你,其實個人的隱私相對比較少。不過吃喝拉撒真的很感謝我們護理同仁,因為我當時腳放了EKOS的管路,其實不像一般的洗澡,是需要同仁的幫忙,雖然個人隱私在減少,但也很感謝同仁對我的照顧,他們真的很辛苦。
隨著住院的時間再拉長,在加護病房住了一個禮拜,已超過我原本的預期,但是溶栓的成效,畢竟EKOS是需要自費,盧醫師評估可以再讓它留著改善狀況,那時候稍微有一點點小緊張,就像我剛剛講的,你希望趕快得到治療的效果,但又怕出血的風險。但期間有一些事是我沒有想到,第一個就是時間,其實我轉出加護病房後,又在一般病房住兩個禮拜,首先以我這樣30幾歲、有能力照顧別人的人,身為家裡一個重要的支柱,突然生病倒下,住院三個禮拜,其實會懷疑自己到底有沒有原本想得那麼健康,所以住院期間對一個人的信心、對自己信仰的事情,會有很大的不一樣。
其實我在這個過程,有一些意料不到的事,除了剛剛講非預期性治療時間延長,還有一些事情沒有經歷過,我也沒有想到。我還記得轉出加護病房的那一天,很開心好像又往下一步前進,沒想到躺了七天,那天坐起來頭會暈,因為使用EKOS需要平躺,當你可以坐起來要7天,醫生說要小心摔倒是真的。
第二個我也沒想到我會爆肝,當時GOT、GPT到300多,我也嚇一跳,因為沒有一些特別肝功能不好的症狀,譬如胃口、精神不佳,所以我也花了一段時間,才發現原來我對一些藥物過敏。沒想到過敏不只是肝臟,我還起很厲害的蕁麻疹,全身起疹子很癢,所以睡也睡不好,後來發現或許也是藥物所致,甚至出院後使用彈性襪,我對彈性襪的材質也過敏,所以我覺得身體健康很重要,不要認為自己20、30歲看起來沒什麼問題,實際上有時候是沒有發生而已,所以真的要特別注意自己的身體。
林:聽起來是一個滿長的路程,因為EKOS還滿昂貴的,想問一下當時家裡或是金錢上,你有沒有一些想法?
陳:回應第一個問題,我本來有一些儲蓄是還好,但是當住院時間拉長到三個禮拜,甚至出院後也不是馬上回去工作,因為我除了剛剛講的腳的血栓,雖然急性會喘的問題解決,血栓暫時也處理了,那我還放了一個網子在下腔靜脈,避免殘餘的血栓漂出來。
但其實我還在做復健,其中一腳因為之前受傷沒有好好休息,導致膝蓋有點僵硬,所以我大概快六個禮拜沒有工作,其實金錢上、家裡的事情都會受到很大影響。這中間我最感謝的是我太太,因為那時候剛買完房子正在裝潢,原本工作之餘我們會去看狀況,她還是要繼續跑,還有一個是我需要人家照顧,雖然在加護病房的時候有同仁在,可是她也怕我無聊,所以也會特別跑來看我。到一般病房之後,還是需要一個人陪伴,我在病房有一段時間也用EKOS,不方便下床,所以她除了要兼顧原本的工作和家裡的運作,還要回來照顧我,所以家人真的很辛苦。
還有我的母親也額外撥時間來照顧我,因為自己的收入暫時中斷,在住院期間不知道到底什麼時候會結束住院的需求,所以也不知道什麼時候會去工作,再來就是家人四處奔波,這時候就很擔心我的家人會倒下。另外,我之所以可以接受醫師建議的治療,就是經費問題,所以保險是一件很重要的事情,我剛好在生病的半年前保一個殘扶險,過去我的家人幫我保的大概就是壽險,傳統的保險一般都是每日日額,但其實很多治療不用住院到那麼久,一次處置可能就10萬,我剛好在半年前有增加實支實付,所以至少花費上保險可以支出,所以我想不只是健康很重要,家人也很重要,若想要讓治療不會造成太大負擔,真的需要保險的幫助。
林:有時要突然拿出一大筆錢可能不容易,像大家生活通常會準備大概3個月到1年的預備金,或許保險的意義就在於不用的時候不用,但是需要的時候可以幫你支付這些費用。聽說後來陳主任對於這段過去也有一些人生體悟?
陳:從病人角度來講,除了照顧好自己的身體,又希望醫師盡可能照顧我,給我最好的治療。我印象很深刻,盧醫師平常也是行程滿檔,有一天他衡量到底EKOS能不能早點拿掉,因為拿掉對病人來講出血風險降低,以及自由活動的生活品質也比較好,他禮拜六特別撥空幫我處理,然後再完成他的行程。所以這兩件事你就會發現有點矛盾,身為病人會或一般人需要保有更多自己的時間,跟身為醫師會被期待要對病人有更多關心跟照顧。
因此,我目前在醫學的領域中,著重於建立團隊,一方面可以維持專業,因為一個人再怎麼努力,一天就是24小時,但是一個彼此信賴跟溝通良好的團隊,或許可以涵蓋更多的時間,所以在病人端、在醫療端,這兩者之間我覺得有一個好的團隊、有一個精確的評估還有一個有效率的流程,對彼此都可以達到一個雙贏。
所以有時候同仁會覺得為什麼要這麼在乎重症的基礎教育,因為我看到的是團隊的形成,要從根基開始,所以像我有一些行動力學的工作坊,希望用擬真的狀況,讓住院醫師在徬徨中可以更自信的走出來。我也去參加一些醫品的工作坊,希望提昇我們的照護品質,用一些失效模式影響分析,也建立儀器警報管理的制度,因為在警報疲乏的狀況下,其實同仁容易因疲累而忽視警報,所以用團隊的力量,達到品質的提升。那在這些教育跟品質之上,其實我們也建立中國附醫急性呼吸窘迫症的團隊,從醫師端、護理端到呼吸治療師等龐大的團隊,從建立共識、流程,最後還導入智慧的醫療來改善預後,這是我從自己生病之後,身為病人及醫師,我覺得或許成立團隊是對大家都比較好的方式。
我們團隊其實也獲得一些外在的肯定,一開始去參賽主要是希望說透過一個公正的機制,看看我們做的外界是否認同,或有什麼建議,同時去外面學習,所以我們用警報管理小組的名義去參賽,也獲得這醫策會醫療品質改善的獎項,還有我們用急性呼吸窘迫症,從幾個重症的部分得到臺灣急重症醫療品質優選,那我們用全人照護參賽,就是想看我們的照護,是不是一個跨領域團隊的合作,那我們也獲得最佳發表的獎項。
我們甚至把這樣的成果,透過重症醫學會、急救教育協會,去參加臺日急重症的學術討論,也獲得最佳報告的肯定。這個過程我覺得是一個很不錯的成長,我們的照顧對象不是單一個病人,而是一群病人,但我們不是只有醫師,還有整個護理師、呼吸治療師,參加活動的過程,又讓我們的觸角更廣,講求教學、品質,甚至講求全人合作持續進步。
所以這大概是我自己生病後最大的轉變,那不管對自己是一個病人、一位醫師,我們有這麼好的相互交流成長的團隊,我覺得這是最重要的,也是我為自己、為我的家人跟同仁,還有我們的病人所做的努力。
林:這一段我覺得很偉大耶,有的人經歷這一段,會覺得要獨善其身,但有的人會想幫助跟自己類似的人,或他看到這段過程中有比較欠缺的地方,像陳主任就是這一類型的,雖然生病時有些徬徨,有些心理壓力,但是他都度過來了,重新回頭看自己身為病人及醫師,反而成立一個團隊,補足醫療現況不足的地方,我覺得陳主任是一個很有偉大理想的人呢!

讓我們培養腎利思維,擁有幸福人生喔! https://www.facebook.com/dr.eli.lin